Definição
A osteoartrose (ou osteoartrite) é o tipo mais comum de atrite observado no nosso meio. Esta é caracterizada principalmente pelo desgaste da cartilagem articular, camada que reveste a extremidade articular dos ossos e atua “amortecendo” os traumas e mantendo o atrito mínimo na movimentação. Com a perda parcial ou total dessa camada protetora verificamos um aumento do atrito e da microlesão por trauma, podendo a depender da evolução chegar no estágio do contato “osso com osso”. A osteoartrose pode acometer qualquer articulação, porém apresenta incidência importante nas articulações das mãos e nas articulações que carregam o peso do corpo (como os joelhos).
Causas + Fatores de Risco
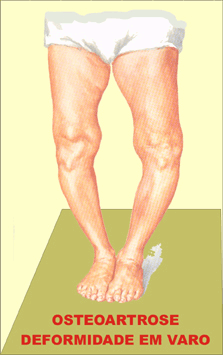
A osteoartrite é uma doença que pode ser causada por diversas condições ou até por combinações destas. Caracteristicamente o fator mais comum para desenvolvimento de osteoartrose é a idade. À medida que a idade aumenta observa-se redução da proteção e reparo da cartilagem resultando em maior desgaste da mesma. O aumento da massa corporal gera um maior estresse articular culminando em perda precoce da cartilagem. Doenças inflamatórias como artrite reumatoide ou lúpus também são causas secundárias de desgaste articular precoce. O sexo feminino apresenta maior chance de desenvolvimento de osteoartrose em relação ao masculino. A hereditariedade (histórico familiar) pode representar um papel no desenvolvimento da artrose. Pacientes expostos a estresse articular de repetição (aumento da pressão articular) também podem desenvolver a artrose de joelhos. Nesse grupo podemos citar trabalhadores que carregam/levantam peso significativo, atletas que sobrecarregam os joelhos cronicamente e até pacientes que possuem desvios angulares (joelhos tortos), que forçam mais um lado do joelho que o outro. Podemos ainda citar a artrose originada após trauma no joelho. Nesse caso uma fratura além de causar perda cartilaginosa direta, pode ao desalinhar a superfície articular, alterar as forças de contato acelerando o processo de desgaste.




Sintomas
A osteoartrose de joelhos geralmente se desenvolve de maneira lenta, ao longo de vários anos. É comum o paciente se queixar de dor nos joelhos, relacionada com atividade e alivia com repouso. À medida que a condição piora adicionam-se sintomas como edema articular, aumento da temperatura e posteriormente surgem perda da musculatura no membro afetado, restrição de movimento e dificuldade para deslocamento do paciente. É comum que os pacientes observem os sintomas em crises, seguidas por períodos de remissão de sintomas, porém com a piora do quadro as crises podem ser mais frequentes.
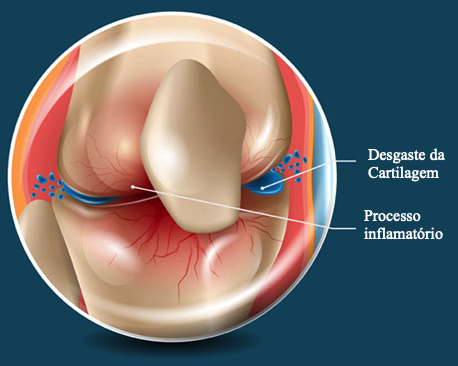
Diagnóstico
O diagnóstico sempre se baseia numa avaliação criteriosa do médico/ortopedista. A tríade: conversa com o paciente, exame físico e exame complementares muito frequentemente fecham o diagnóstico. Os exames de imagem ajudam a confirmar a suspeita e permitem que possamos classificar o estágio da doença. A radiografia é o exame fundamental para diagnóstico e acompanhamento da osteoartrite de joelhos. A ressonância magnética e a tomografia computadorizada possuem papel importante na avaliação de alguns casos também podendo ser solicitados.
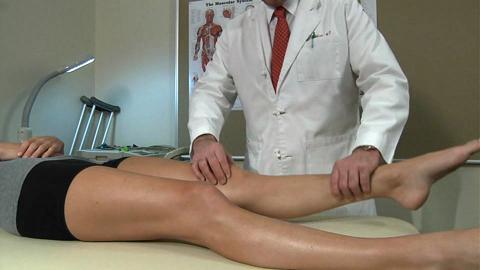
Tratamento
O tratamento da osteoartrite de joelhos essencialmente visa melhorar a qualidade de vida do paciente, diminuindo o nível de dor, melhorando a massa muscular e a mobilidade articular. A doença, porém, acomete algumas pessoas de forma diferente de outras, de forma que nem sempre o tratamento escolhido pelo médico é o mesmo para todos os pacientes. De uma maneira geral pode-se dizer que controle de peso, melhora da massa muscular e mudanças de alguns hábitos diários consistem nas primeiras medidas a serem colocadas para praticamente todos os pacientes. Uma vez que não forem suficientes o médico pode optar por iniciar medicações para controle dos sintomas.

Tratamento Conservador
- Medidas não-farmacológicas

Fortalecimento muscular: Item fundamental no tratamento de qualquer nível de artrose de joelhos. A melhora da musculatura ajuda na redução das dores, melhora a qualidade do movimento e ajuda a evitar quedas (bastante comuns com o avanço da idade).
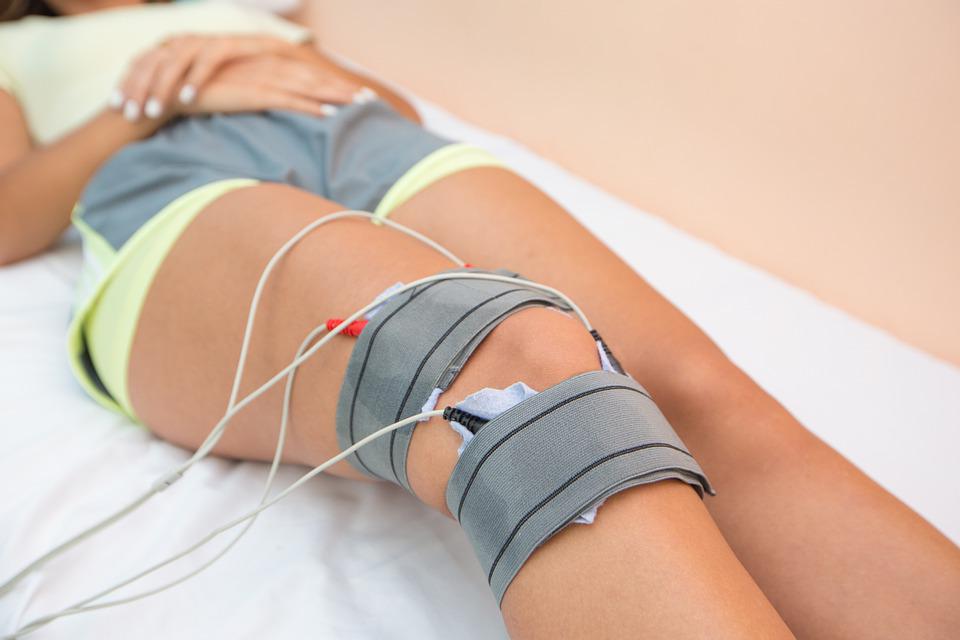
Fisioterapia: Aliado importante no acompanhamento do paciente com artrose. Ajuda no ganho de massa muscular, na manutenção da função articular e no controle das crises.
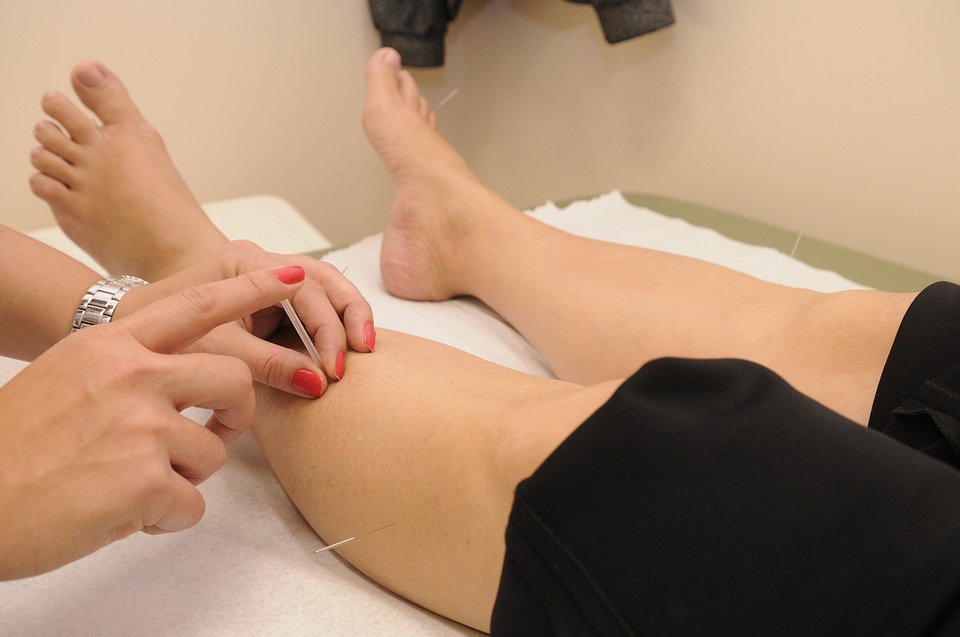
Acupuntural: Técnica que pode ser adicionada em conjunto com outras citadas e possui poucas contraindicações.
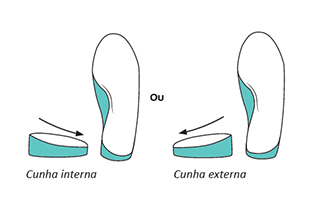
Órteses / joelheiras/ palmilhas: podem ser indicadas de acordo com as particularidades do caso do paciente.

Exercícios aquáticos: Na piscina observa-se uma menor sobrecarga articular diminuindo a dor do paciente durante o exercício e proporcionando alguma resistência (carga) no exercício.

Educação do paciente: É fundamental que o paciente tenha consciência da sua condição. A compreensão e dedicação do paciente irão influenciar de forma definitiva no resultado do tratamento.

Controle do peso (para pacientes com sobrepeso/obesidade): A redução ponderal por motivos óbvios trará menor sobrecarga e desgaste articular, trazendo alívio clinico e facilitando atividades diárias básicas.
- Medidas Farmacológicas (Medicações)
Analgésicos Tópicos: Uma excelente opção para pacientes com sintomas iniciais e para uso em conjunto com outros analgésicos. Possuem a vantagem de agir somente no local da aplicação. Não trazem prejuízo a outros órgãos como algumas medicações de uso oral.

Anti-inflamatórios (não hormonais): Medicação com potência analgésica superior ao grupo dos analgésicos, podem ser usado de forma episódica, de preferência sob supervisão médica, pois estão mais associados a complicações gastrointestinais e renais em caso de uso crônico. Não deverá ser utilizado em pacientes com doença cardiovascular.
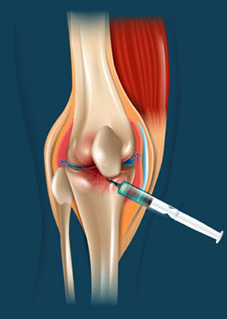
Corticoides: Medicações com excelente poder anti-inflamatório, porém também possuem risco de complicações em outros sistemas dependendo de como for utilizado (podem ser utilizados por meio de injeções intra-articulares). Deverá ser utilizado com critério.
Opioides: Drogas com bom poder analgésico, liberadas por receituário controlado, podem ser utilizadas em determinados casos para controle de dor.
Tratamento Cirúrgico

Analgésicos: Consistem na primeira linha de medicamentos para controle da dor (dipirona, paracetamol e associações)
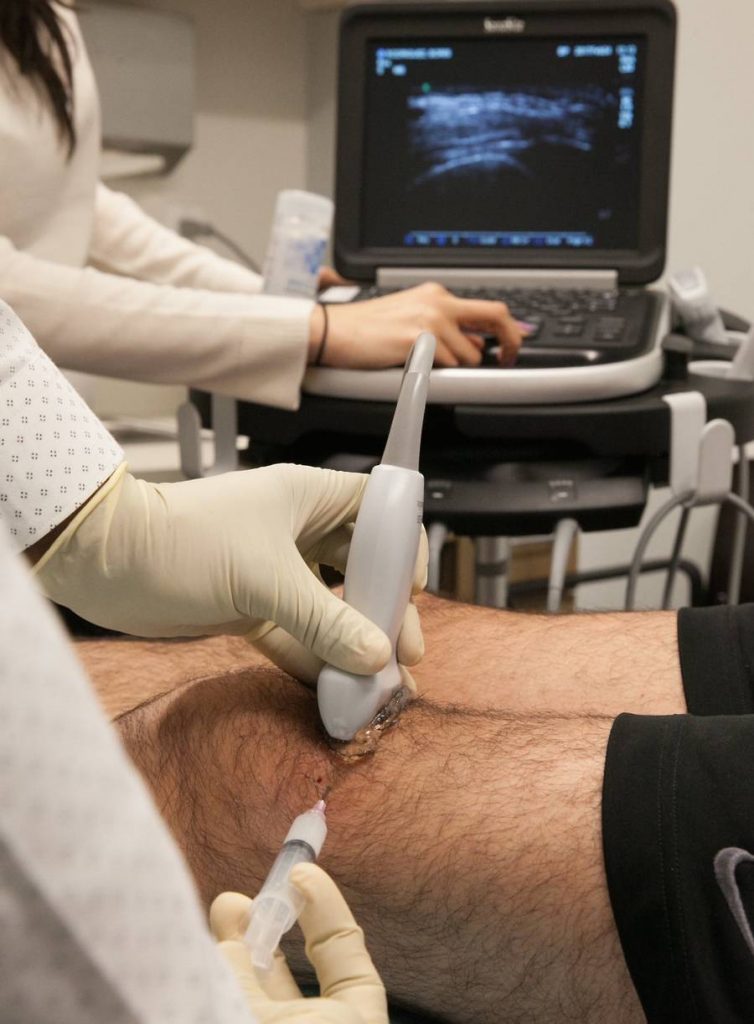
Infiltração (injeção no joelho): Modalidade de tratamento no qual se faz uma punção na articulação e se injeta uma medicação que controle/amenize os sintomas:
- Corticoides intra-articulares são bastante eficientes no controle da sinovite, utilizados com frequência. Pesar de tal eficiência esse tipo de medicação deve ser usado de forma criteriosa.
- O ácido hialurônico surgiu como uma grande opção para melhora de quadros dolorosos associados a artrose de joelhos. Trata-se de uma medicação que eleva a viscosidade do líquido sinovial, funcionando como um amortecedor de choques e como um lubrificante da articulação, quando bem indicado, trazendo alívio sintomático por vários meses.
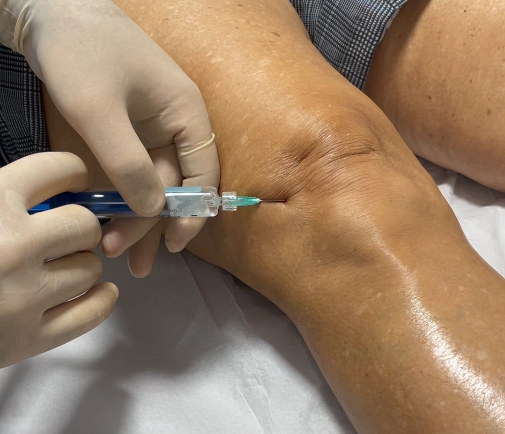
Bloqueio neural: Esta alternativa vem ganhando força nos últimos anos na redução da dor do paciente com artrose. Essa técnica se baseia na infiltração de anestésico e outras substâncias ao redor dos nervos responsáveis pela sensibilidade do joelho (trazendo um bloqueio reversível). Seguindo os mesmos princípios o médico pode recorrer a técnicas com maior efetividade (ablação neural). Nessas pode-se infiltrar substâncias que “queimam” o nervo quimicamente ou pode-se utilizar agulhas que posicionadas ao lado do nervo o “queimam” por meio de rádio-frequência.
Osteotomias: As osteotomias são verdadeiros “cortes no osso” com o objetivo de realinhar o osso e redistribuir o peso do paciente de uma área já desgastada para uma área que ainda possua cartilagem mais preservada.
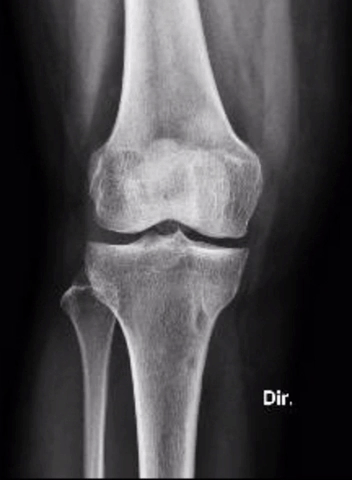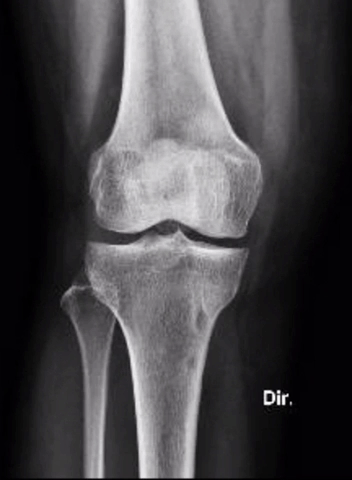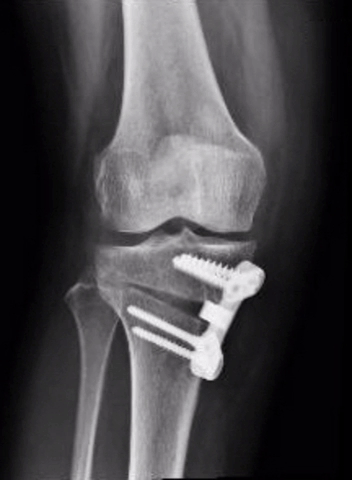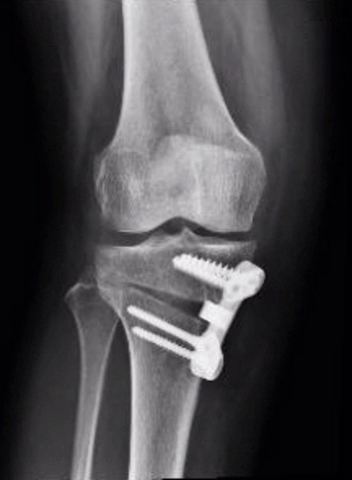
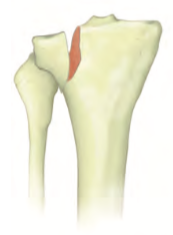
Artroplastia Unicompartimental: Boa opção para casos em que se observa desgaste em um só dos lados do joelho.
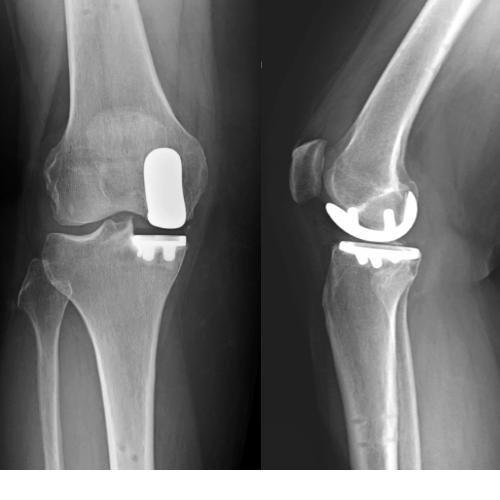
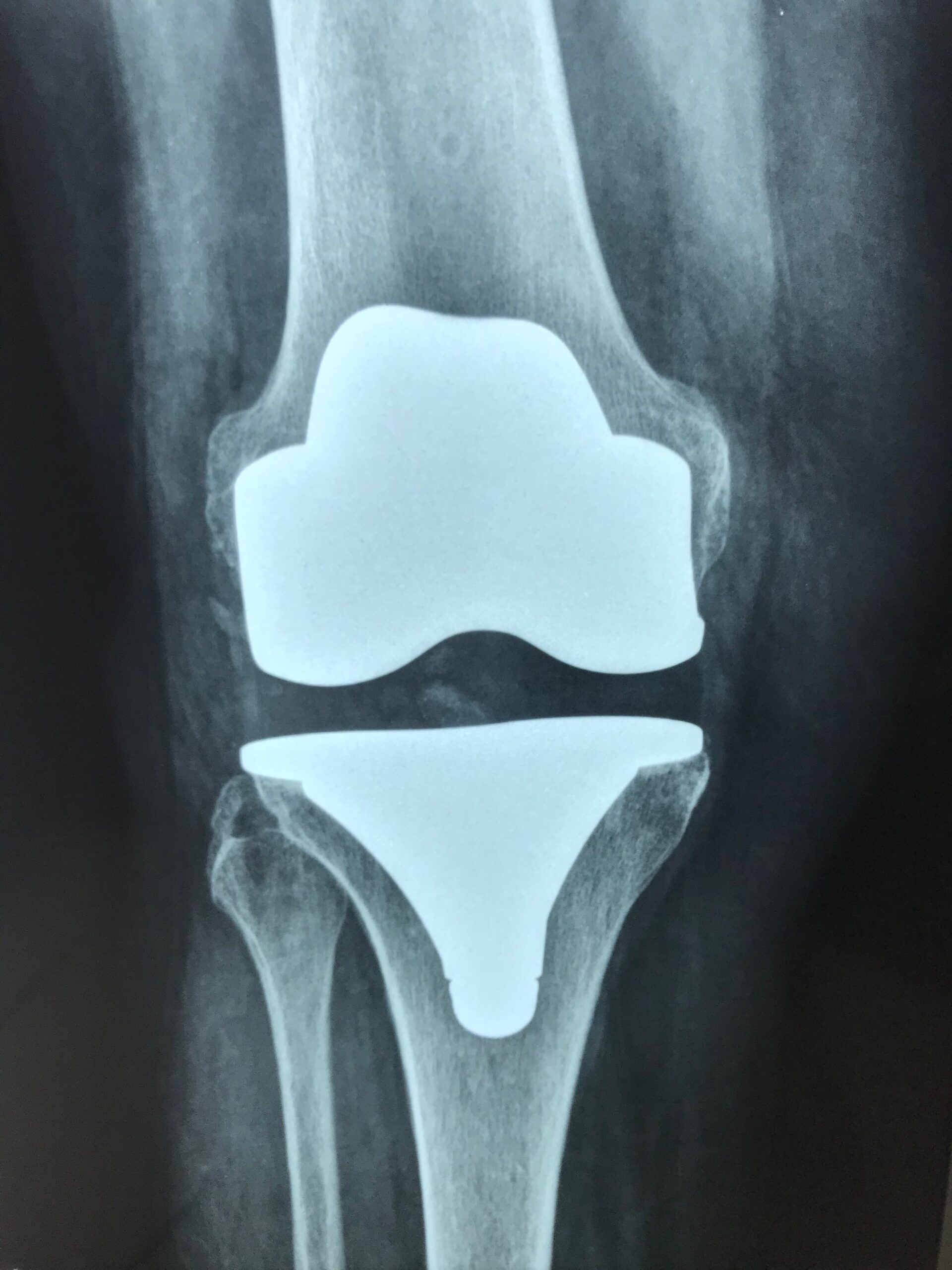
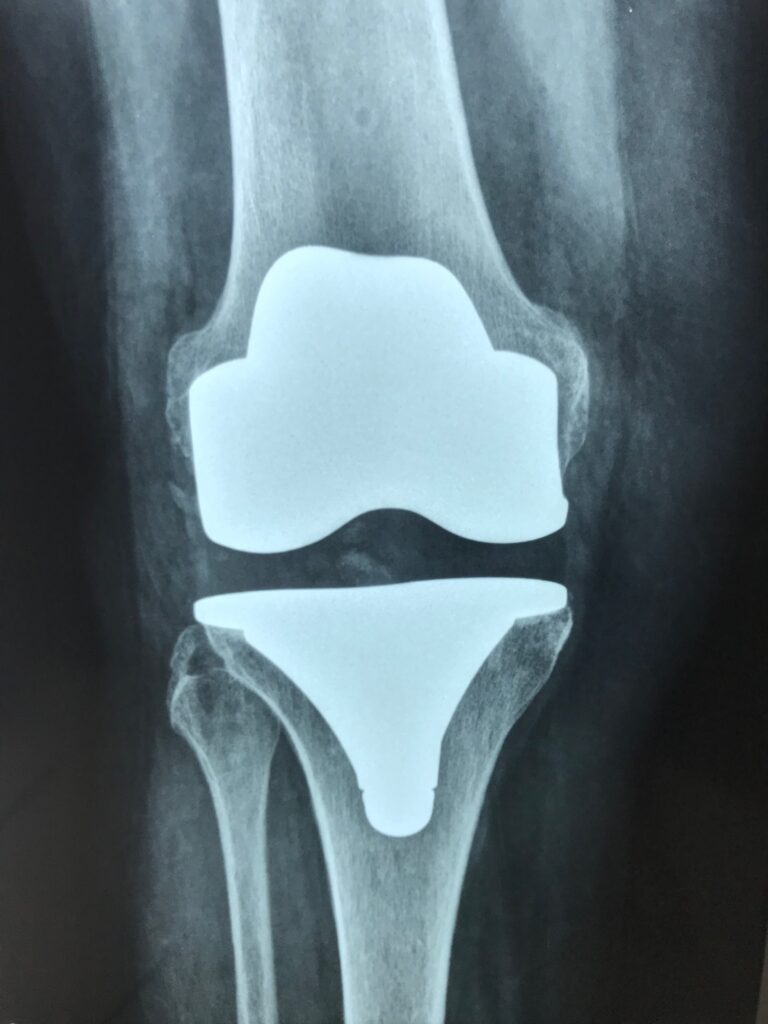
Artroplastia Total de joelho (prótese): Representa o “fim da linha” do tratamento. Opção para os casos que apresentam desgaste importante da articulação e que não evoluíram de forma satisfatória com tratamentos prévios (cirúrgicos ou não-cirúrgicos).
Fontes: – Osteoarthritis Guidelines 2020, Lozada e cols.